Geniales Entsorgungssystem Unsere Nieren
Die Nieren gelten unter Fachleuten als das klügste Organ des Menschen. Zwei hochleistende Filter- und Konzentrationsmaschinen, die gleich mehrere wichtige Aufgaben erledigen.
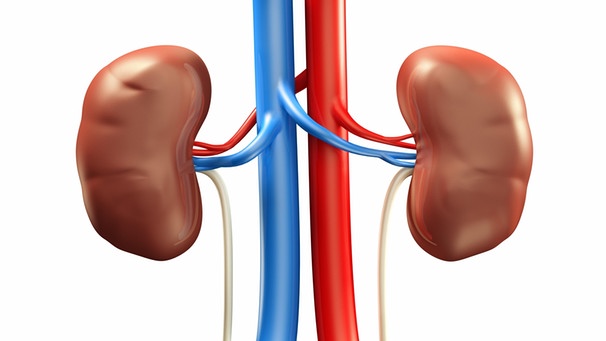
Die Nieren gelten unter Fachleuten als das klügste Organ des Menschen. Zwei hochleistende Filter- und Konzentrationsmaschinen, die gleich mehrere wichtige Aufgaben erledigen: Sie filtern mehrmals täglich das gesamte Blut des Menschen, um die darin enthaltenen Abfall- und Schadstoffe zu entfernen. Sie produzieren Hormone, sind wesentlich an der Einstellung des Blutdrucks beteiligt, halten Volumen und Konzentration des Blutes konstant und kümmern sich um unseren Säure-Basen-Haushalt. Obwohl jeder Mensch zwei Nieren besitzt, können wir auch nur mit einer von ihnen überleben. Warum wir dennoch zwei Nieren haben, ist bis heute ein großes Rätsel.
Recycling ist alles
Das bohnenförmige, faustgroße Organ-Paar liegt in Taillenhöhe im hinteren Bauchraum links und rechts neben der Wirbelsäule. Pro Minute strömen 1,2 Liter Blut durch die Nieren. Das gesamte Blut des Menschen wird etwa 15-mal pro Stunde gefiltert.
Expertinnen:
Priv.-Doz. Dr. Miriam Banas, Oberärztin in der Abteilung für Nephrologie am Universitätsklinikum Regensburg
Dr. med. Jozefina Casuscelli, Oberärztin an der urologischen Poliklinik der LMU München, Leiterin der Uro-onkologischen Tagesklinik
Dr. med. Wajima Safi, M.A., Internistin mit Schwerpunkt Nephrologie.
Jede der beiden Nieren besteht aus einer Million von kleinsten Untereinheiten, den sogenannten Nierenkörperchen. Sie enthalten winzige Filter, durch die Flüssigkeit aus dem Blut und die darin gelösten Schadstoffe sickern kann. Von dort gelangt die Flüssigkeit nicht direkt in die Harnleiter, sondern wird zuerst durch ein Röhrensystem geführt, in dem das, was abgefiltert wurde, weiterverarbeitet wird. Ein gesunder Mensch produziert etwa 180 Liter Primärharn am Tag. Das Röhrensystem der Niere konzentriert diese 180 Liter dann zu etwa 1,8 Litern endgültigem Harn. 99 Prozent des Wassers, der Salze, der Vitamine und der Spurenelemente werden vom Körper wiederverwertet, und nur ein kleiner Teil wird zusammen mit den Schadstoffen ausgeschieden.
Der vorliegende Text beruht auf Interviews mit Priv.-Doz. Dr. med. Miriam Banas, Oberärztin in der Abteilung für Nephrologie am Universitätsklinikum Regensburg und Dr. med. Jozefina Casuscelli, Oberärztin an der urologischen Poliklinik der LMU München und Leiterin der Uro-onkologischen Tagesklinik, und Dr. med. Wajima Safi, MA, Internistin mit Schwerpunkt Nephrologie.
Seltene Nierenerkrankungen
Zu den seltenen Nierenerkrankungen zählen mehr als 300 vererbte, angeborene oder erworbene Erkrankungen, von denen insgesamt mindestens zwei Millionen Europäer betroffen sind. Auf den Seiten des Bundesverbandes Niere finden Sie weiterführende Informationen und Anlaufstellen für Betroffene.
Rund 15.000 Menschen in Deutschland bekommen jedes Jahr diese Diagnose Nierenkrebs. Zum Vergleich: An Hautkrebs erkranken jedes Jahr 275.000 Menschen, an Darmkrebs knapp 60.000. Damit ist diese Krebsart zwar relativ selten – aber sie hat ihre Tücken.
Weil es vergleichsweise selten vorkommt, gibt es kein spezielles Nierenkrebs-Screening zur Vorsorge. In der Niere hat der Krebs den perfekten Ort gefunden, um ungestört vor sich hin zu wachsen. Weil sie in Fett eingebettet sind, haben die Nieren viel Platz im hinteren Bauchbereich. Sie sind nicht in unmittelbarer Nähe zu anderen Organen. Wenn also ein Tumor wächst, kann er lange Zeit unbemerkt, weil dadurch keine anderen Organe verdrängt werden.
Häufigkeit und Auftreten
Männer sind doppelt so häufig von Nierenkrebs betroffen wie Frauen. Rauchen, Übergewicht und eine familiäre Vorbelastung begünstigen den Nierenkrebs. Die meisten Patienten bekommen ihre Diagnose zwischen dem 60. und 70. Lebensjahr – oft per Zufall, zum Beispiel, weil aufgrund einer diagnostizierten Reizblase eine Ultraschalluntersuchung erfolgt. Wird ein Tumor in der Niere entdeckt, haben sich bei zehn bis 20 Prozent der Fälle bereits Metastasen gebildet. Weitere 25 Prozent der Patienten entwickeln nach der Diagnose und lokalen Behandlung noch Metastasen.
Behandlungsmöglichkeiten von Nierenkrebs
Es gibt vielversprechende Behandlungsmöglichkeiten – solange der Krebs noch keine Metastasen gebildet hat, kann er zum Beispiel gut herausoperiert werden.
"Man kann sich die Niere wie eine Bohne vorstellen. Wenn der Tumor sich z.B. in der Mitte befindet, wird er komplett herausgeschnitten und die Ränder werden zusammengenäht. Die Niere erholt sich nach einigen Wochen sehr gut und arbeitet wie zuvor."
Dr. med. Jozefina Casuscelli
Die Heilungschancen nach solch einer Operation sind sehr gut. Allerdings kommt ein solch großer Eingriff nicht für alle (z.B. ältere Menschen) in Frage.
Active Surveillance
Für die Patienten, die nicht ohne relevante Risiken operiert werden können, gibt es die Option, den Tumor zuerst nur engmaschig zu beobachten, solange er klein ist und keine Probleme verursacht. Diese Methode nennt man Active Surveillance, also aktive Überwachung.
Wenn Nierenkrebs metastasiert
Anders sieht die Behandlung aus, wenn der Krebs Metastasen gebildet hat. Nierenkrebs ist resistent gegen Chemo- und Strahlentherapie. Hier kommen inzwischen moderne Immuntherapeutika zum Einsatz.
"Die moderne Immuntherapie durch sogenannte Checkpoint-Inhibitoren führt dazu, dass die Immunzellen aktiviert werden und diese die Krebszellen bekämpfen."
Dr. med. Jozefina Casuscelli
Zusätzlich zur Immuntherapie per Infusion werden sogenannte Tyrosinkinase-Hemmer, die die Durchblutung der Metastasen unterbinden, verabreicht. Sobald der Nierenkrebs Metastasen gebildet hat, ist er meist nicht heilbar, sagt die Nierenexpertin Jozefina Casuscelli. Die Immuntherapie dient vor allem dazu, das Krebswachstum zu verlangsamen. Nur bei zehn Prozent der Patienten verschwinden die Metastasen wieder.
Nierenkrebs-Früherkennung
Den Krebs möglichst früh zu erkennen, ist daher besonders wichtig. Früherkennung ist das Stichwort. Wenn Patienten einer Risikogruppe angehören, zum Beispiel, weil sie rauchen oder übergewichtig sind, ist eine jährliche Ultraschalluntersuchung beim Hausarzt sinnvoll.
Ungefähr fünf Prozent der Menschen in Deutschland bekommen mindestens einmal in ihrem Leben Nieren- oder Harnsteine. Eine unangenehme Erfahrung – ab einer gewissen Größe verursachen diese Steine nämlich krampfartige Schmerzen.
Der Schmerz wird oft als stark und wellenförmig beschrieben, als Schmerz, der sich im Flankenbereich oder bis in den Leistenbereich bemerkbar machen kann.
Ursachen und Entstehung
Nierenkoliken entstehen durch Nieren- oder Harnleitersteine. Diese entwickeln sich, wenn sich steinbildende Substanzen im Urin (Nierensteine bestehen meist aus Kalziumoxalat, also Kalzium und Salzen der Oxalsäure) ansammeln und verklumpen - meistens ausgelöst durch eine ungünstige Ernährung und Flüssigkeitsmangel. Sie bilden sich in der Niere und machen sich dann auf den Weg Richtung Blase. Sind die Steinchen aber zu groß, bleiben sie stecken – und das tut weh. Bleibt ein Stein im Nierenbecken stecken, spricht man von einem Nierenstein – befindet er sich schon im Harnleiter, ist es ein Harnleiterstein. Die meisten dieser Steine, ungefähr vier von fünf, scheidet der Körper von alleine aus. Eine konservative Behandlung unterstützt den Vorgang.
Konservative Behandlung
"Bei der konservativen Behandlung von Nierensteinen ist es wichtig, die Flüssigkeitsaufnahme auf 2,5 bis drei Liter pro Tag zu erhöhen. Man kann auch Wärmeanwendungen wie zum Beispiel Wärmflaschen nutzen. Zusätzlich hilft viel Bewegung, insbesondere Treppensteigen oder Kniebeugen."
Dr. med. Jozefina Casuscelli
Auch Trampolinspringen kann die Steinchen Richtung Ausgang bewegen – dazu Medikamente, die krampflösend wirken und dadurch das Ausscheiden der Steine erleichtern.
Nierensteine zertrümmern oder entfernen
Wenn die Koliken aber immer stärker werden oder der Stein innerhalb von vier Wochen immer noch feststeckt und den Abfluss von Harn aus der Niere verhindert, muss er zertrümmert oder entfernt werden. Welche Methode angewandt wird, hängt davon ab, wie groß der Stein ist und wo genau er sich befindet. Eine Möglichkeit ist die sogenannte Stoßwellenlithotripsie, die an der LMU München entwickelt wurde.
"Hier werden Nierensteine mittels Ultraschall oder Röntgen geortet. Mechanische Druckwellen, die sogenannten Stoßwellen, die so ausgerichtet sind, dass sie das Körpergewebe durchdringen, zertrümmern dann die Nierensteine."
Dr. med. Jozefina Casuscelli
Die zertrümmerten Steine machen sich dann wie feiner Sand auf den Weg durch den Harnleiter. Ein Vorteil: Die Behandlung ist ambulant möglich. Es besteht aber das Risiko, dass die Trümmerteile zu groß bleiben und auf dem Weg zur Blase doch noch stecken bleiben. Dann wäre eine weitere Behandlung nötig, zum Beispiel die sogenannte Ureterorenoskopie. Dabei führen Urologen, ähnlich wie bei einer Blasenspiegelung, ein dünnes Rohr per Kamera über die Harnröhre und die Blase bis in den Harnleiter ein.
"Über diesen Arbeitskanal werden unterschiedliche Geräte wie z.B. Laserfaser, Zangen oder Förderkörbchen eingeführt, mit denen sich der Nierenstein zertrümmern und entfernen lässt."
Dr. med. Jozefina Casuscelli
Manchmal wird auch für einige Tage ein Stent im Harnleiter belassen, um den natürlichen Abgang der Steinfragmente zu erleichtern. Mögliche Komplikationen sind Blutungen und Harnwegsinfektionen.
Prävention von Nierensteinen
Wer die Entstehung von Nierensteinen vermeiden will, sollte genug trinken.
"Allerdings sollte möglichst kein Kaffee, schwarzer Tee, Limonade oder Cola der Hauptbestandteil dieser Flüssigkeitsaufnahme sein."
Dr. med. Jozefina Casuscelli
Dazu hilft eine ausgewogene Ernährung mit möglichst wenigen steinbildende Substanzen, wie zum Beispiel Kochsalz oder Oxalsäure. Diese befindet sich in Spinat, Walnüssen oder in Schokolade.
Das Nierenbecken befindet sich direkt in der Niere und somit in den oberen Harnwegen. Dabei handelt es sich um eine Einbuchtung, in der sich Urin sammelt, der anschließend durch den direkt anliegenden Harnleiter in die Blase geleitet wird.
Eine Entzündung des Nierenbeckens entsteht häufig aus einer bereits bestehenden Entzündung im Bereich der unteren Harnwege und der Harnblase. Wenn diese bestehende Entzündung unbehandelt nicht richtig ausheilt, kann diese sich über die Harnwege und -blase hinaus auch auf das Nierenbecken ausbreiten. Darüber hinaus kann eine Nierenbeckenentzündung in selteneren Fällen auch über den Blutweg entstehen.
Von der Nierenbeckenentzündung sind besonders Frauen betroffen, da bei Frauen die Harnröhre in der Anatomie kürzer ausfällt als bei Männern und dadurch Bakterien einfacher ins Nierenbecken gelangen können. Außerdem zählen zu den Risikogruppen für eine Nierenbeckenentzündung insbesondere Schwangere, Menschen mit geschwächtem Immunsystem (z. B. durch Diabetes oder HIV), Prostatavergrößerung, Nierensteinen, mit bestehenden Autoimmunerkrankungen und anatomischen Besonderheiten (z. B. nach einer Nierentransplantation).
Symptome einer Nierenbeckenentzündung
Eine akute Nierenbeckenentzündung macht sich in der Regel durch Flankenschmerzen im Bereich des unteren Rückens sowie plötzlich auftretendes Fieber bemerkbar. Zusätzlich kann eine akute Nierenbeckenentzündung auch von Schüttelfrost, Schmerzen beim Wasserlassen und einem häufigeren Harndrang geprägt sein.
Bei einer chronischen Nierenbeckenentzündung bestehen häufig die gleichen Symptome, die im Vergleich zur akuten Entzündung allerdings milder ausfallen können. Hier stehen oftmals Müdigkeit, Abgeschlagenheit, vermehrter Harndrang und ggf. Gewichtsabnahme sowie nur leicht erhöhte Temperaturen im Vordergrund.
Diagnose einer Nierenbeckenentzündung
Bei der körperlichen Untersuchung zeichnet sich die Nierenbeckenentzündung durch einen starken Druckschmerz im Bereich des unteren Rückens ab. Dazu kommt eine Befragung der Patienten, bei der festgestellt wird, ob weitere der typischen Symptome bestehen – wie beispielsweise Fieber oder Probleme beim Wasserlassen.
Darüber hinaus wird die Nierenbeckenentzündung auch anhand des Urins diagnostiziert. Der Urin wird akut mittels eines Teststreifens (auch als Urinstix bekannt), der etwa in Apotheken erhältlich ist, untersucht. Mittels des Teststreifens wird aus der Urinprobe ersichtlich, ob eine Entzündung oder Infektion im Bereich der Harnwege vorliegt. Zusätzlich wird bei Vorliegen einer Infektion eine Urinprobe im Labor mikrobiologisch auf Keime geprüft.
Schließlich wird die Diagnose einer Nierenbeckenentzündung in der Regel noch durch eine Blutuntersuchung auf Entzündungswerte im Körper sowie eine Ultraschalluntersuchung komplettiert.
Therapie einer Nierenbeckenentzündung
Bei der Behandlung einer Nierenbeckenentzündung ist es wichtig, die Nieren durch eine große Flüssigkeitszufuhr (mind. 1,5 bis 2 Liter/Tag) gut durchzuspülen und mit Wärme zu versorgen. Bei akuten Schmerzen können auch Schmerzmittel eingenommen werden. Zentraler Bestandteil der Behandlung ist die antibiotische Therapie.
"Empfohlen werden Antibiotika, die viele der Harnwegsinfektionen auslösenden, typischen Erreger treffen. Wenn man weiß, welcher Keim für die Entzündung verantwortlich ist, kann man das Antibiotikum dann auf den entsprechenden Keim zuschneiden, sollte das bisherig verwendete ihn nicht 'erwischen'." Dr. Wajima Safi
Die Einnahme des Antibiotikums dauert normalerweise sieben bis zehn Tage und wird ambulant zuhause durchgeführt. Bereits nach wenigen Tagen sollte eine Verbesserung der Symptomatik eintreten. Bei Risikopatienten wie Schwangeren oder Personen mit drohender Urosepsis (Blutvergiftung) kann das Antibiotikum auch im Rahmen eines stationären Aufenthalts in einer Klinik verabreicht werden.
Vorbeugen einer Nierenbeckenentzündung
Um eine Nierenbeckenentzündung im Vorhinein zu verhindern, sollte möglichst der Entstehung von Harnwegsinfekten vorgebeugt werden. In diesem Zusammenhang ist es für gesunde Patienten wichtig, viel Flüssigkeit zu sich zu nehmen und vor allem im Winter und bei feuchtem Wetter auf warme Kleidung zu achten. Zudem sollten Frauen nach dem Geschlechtsverkehr auf die Toilette gehen, um Wasser zu lassen. Wissenschaftliche Untersuchungen haben außerdem gezeigt, dass sich das Trinken von Cranberry-Saft vorbeugend auf Harnwegsinfekte auswirken kann.
Darüber hinaus existiert für den Keim E. coli, der für die meisten Harnwegsinfekte verantwortlich ist, mittlerweile eine Impfung.
Chronische Nierenbeckenentzündung
Eine chronische Nierenbeckenentzündung liegt dann vor, wenn Patienten häufig an Nierenbeckenentzündungen leiden. Alternativ können auch anatomische Risikofaktoren (wie beispielsweise nach einer Nierentransplantation) vorliegen, die eine Entstehung derartiger Entzündungen leichter möglich machen.
In der Symptomatik zeichnet sich eine chronische Nierenbeckenentzündung dadurch ab, dass die Symptome verglichen zur akuten Entzündung meist weniger stark auftreten. Häufige Entzündungen können jedoch zu Schädigungen der Niere führen, die dann im schlimmsten Fall auch ihre Funktion aufgeben kann.
"Das ist das große Problem bei der chronischen Nierenbeckenentzündung. Dementsprechend versucht man, immer schnell und frühzeitig zu behandeln, zugrundeliegende Ursachen zu beheben oder auch zur Impfung zu greifen."
Dr. Wajima Safi
Beim akuten Nierenversagen handelt es sich um eine plötzliche auftretende drastische Verschlechterung der Nierenfunktion. Diese Erkrankung ist gut behandelbar.
Viele Patienten haben Angst, dass ein Nierenversagen ein Leben an der Dialyse bedeutet, erzählt Miriam Banas. Deshalb ist ihr die Unterscheidung zwischen akutem und chronischem Nierenversagen wichtig. Das akute Nierenversagen ist grundsätzlich reversibel.
Ursachen
Herz-Kreislaufstörungen, hoher Blutverlust nach einem Unfall, allergische Reaktionen, Kontrastmittel in bildgebenden Verfahren oder schwere Autoimmunerkrankungen wie Lupus erythematodes.
Symptome
Der Harnstoff, der nicht mehr ausgeschieden wird, kann zu Kopf steigen und dort starke Kopfschmerzen verursachen. Das Wasser, das nicht mehr ausgeschieden wird, sammelt sich in den Beinen oder in der Lunge. Im schlimmsten Fall kann es zu Herzrhythmusstörungen, Problemen beim Sehen und erhöhtem Blutdruck kommen, der so schnell ansteigen kann, dass es im schlimmsten Fall zu einem Schlaganfall kommt.
Akutes Nierenversagen läuft in vier Phasen ab
1. Die Schädigungsphase dauert ein paar Stunden bis Tage.
2. Die Oligo-anurische Phase dauert circa zehn Tage. Hier wird zuerst kaum und dann gar kein Urin mehr ausgeschieden.
3. Die Erholungsphase dauert circa drei Wochen. Nierentubuli, die akut geschädigt waren, regenerieren sich, produzieren bis zu 5 Liter Harn pro Tag, können aber noch nicht wieder entgiften.
4. Die Wiederherstellungsphase dauert bis zu zwei Jahre.
Wie wird behandelt?
Erst muss der Arzt die Ursache für den Nierenschaden herausfinden.
"Dann würde ich dem Patienten als erstes ein Medikament geben, mit dem ich die Niere wieder in Gang bringe. Ein sogenanntes Diuretikum, Entwässerungsmedikament, das die Niere zum Arbeiten, also zum Ausscheiden bringt. Als nächsten Schritt muss man die Einfuhr regulieren, also die Trinkmenge muss reduziert werden auf einen halben Liter oder maximal einen Liter pro Tag. Der Patient muss jeden Tag gewogen werden. Wenn ich merke, dass das immer noch nichts bringt, dann muss ich im Kopf die Dialyseindikationen durchgehen und zur Not für einige Tage dialysieren. Dialyse ist aber immer ein großer Eingriff. Da muss ich dem Patienten einen Zugang legen, es kann bluten oder sich entzünden - also für eine Dialyse brauche ich schon harte Gründe."
Priv.-Doz. Dr. Miriam Banas
Bei chronischem Nierenschaden sind die Gefäße dauerhaft vernarbt und können deshalb nicht mehr richtig arbeiten. Der Schaden ist nicht reversibel.
Behandelt wird der Schaden per Dialyse. Eine Nierentransplantation stellt eine dauerhafte Lösung dar, kommt aber häufig nicht zustande, weil es zu wenige Spenderorgane gibt.
Ursachen
Unter anderem Diabetes, erhöhter Blutdruck, verstärkter Schmerzmittelkonsum
Symptome
Ein chronischer Nierenschaden kommt schleichend. Spürbare Symptome können Wassereinlagerungen (Ödeme), Luftnot oder Bluthochdruck sein. Betroffene bemerken ihre Nierenerkrankung erst relativ spät.
1945 wurde die "künstliche Niere" erfunden. Bis heute ist sie die einzige Maschine, die ein Organ längerfristig ersetzen kann. Heute nutzen ungefähr 85.000 Menschen in Deutschland die Dialyse. Diese sogenannte künstliche Blutwäsche entfernt überflüssiges Wasser und schädliche Substanzen aus dem Körper. Die Dialyse übernimmt also die Reinigungsfunktion der geschädigten Nieren. Die Dialyse kann den Nierenschaden nicht heilen, sie kann aber das Fortschreiten der Krankheit verlangsamen. Verglichen mit gesunden Menschen haben Dialysepatienten eine weit unterdurchschnittliche Lebenserwartung. "Junge Patienten, die mit 20 Jahren an die Dialyse kommen, leben vielleicht nur bis 40", stellt Miriam Banas fest.
Möglichkeiten der Dialyse: Apparat- oder Bauchfelldialyse
Bei der Apparatdialyse wird das gesamte Blut des Patienten über einen Zugang aus dem Körper heraus und durch eine Maschine mit einem speziellen Filter geleitet. Dabei wird das Blut gereinigt. Hierfür muss der Patient dreimal die Woche jeweils circa fünf Stunden in einer Klinik oder in speziellen Dialysezentren verbringen.
Bei der Bauchfell- oder Peritonealdialyse füllt sich der Patient durch einen kleinen Plastikkatheter in der Bauchwand etwa zwei Liter Flüssigkeit in die Bauchhöhle. Das Bauchfell dient hier als körpereigener Filter. Die Schadstoffe diffundieren mit der Flüssigkeit. Diese muss alle paar Stunden ausgetauscht werden. Diese Methode lässt sich besser in den Alltag integrieren. Allerdings sind nicht alle Patienten für die Bauchfelldialyse geeignet. Nur fünf Prozent der circa 85.000 Dialysepatienten in Deutschland wählen diese Art der Behandlung.
"Darüber hinaus muss bei allen dialysepflichtigen Patienten in Deutschland die Eignung zur Nierentransplantation evaluiert werden. Darauf haben sie einen Anspruch. Sollte der Patient nicht in Frage kommen, wird das entsprechend dokumentiert."
Dr. Wajima Safi
Nierentransplantation
Viele Dialysepatienten warten sehnsüchtig auf eine Nierentransplantation. Die Erfolgschancen von Nierentransplantationen sind sehr gut. Nach einem Jahr funktionieren noch 90 Prozent der Spendernieren und nach zehn Jahren immerhin noch mehr als die Hälfte. Da der Mensch auch nur mit einer Niere auskommen kann, können Spendernieren nicht nur von Toten, sondern auch von Lebendspendern kommen. Meist sind die Spender enge Angehörige. In Deutschland werden jedes Jahr rund 3.000 Nieren transplantiert, 800 davon sind Lebendspenden. Allerdings stehen mehr als 8.000 Patienten auf den Wartelisten. Viele Menschen sterben auf der Warteliste.
Das nephrotische Syndrom beschreibt das gemeinsame Vorliegen vier verschiedener laborchemischer Konstellationen. Diese Veränderungen weisen gemeinsam auf eine Schädigung und Funktionsstörung der Niere hin. Es kann im Verlauf auch zu einem Rückgang der Filtrationskraft der Niere kommen. Meistens liegt der Schaden dann in den Glomeruli, also den Knäueln der Niere, vor.
Beim nephrotischen Syndrom zeigt sich ein hoher Proteingehalt im Urin, der dann bei über 3,5 Gramm pro Tag liegt. Dies kann sich z.B. durch ein "Schäumen" des Urins auch für den Laien bemerkbar machen. Aufgrund des Verlustes über den Urin zeigt die Blutuntersuchung, dass das im Blut enthaltene Eiweiß gesenkt ist. Folglich kommt es beim nephrotischen Syndrom zu Ödemen, die mit dem Proteinverlust zusammenhängen.
"Die Proteine im Blut binden Wasser. Wenn weniger Proteine vorhanden sind, wird das Wasser nicht mehr im Gefäßsystem, also intravasal, gebunden und geht ins Gewebe. So entstehen die Ödeme."
Dr. Wajima Safi
Schließlich liegt beim nephrotischen Syndrom auch eine Störung im Fettstoffwechsel vor, die mit dem Eiweißverlust zusammenhängt. Diese wird in der Regel durch erhöhte Fettwerte im Blut nachgewiesen.
Diagnose des nephrotischen Syndroms
Das nephrotische Syndrom selbst ist meist keine eigenständige Diagnose, sondern Hinweis auf das Vorliegen einer anderen Erkrankung, die entweder primär die Niere betrifft oder in Rahmen derer die Niere zumindest beteiligt ist.
Die Diagnostik beim nephrotischen Syndrom umfasst neben der Patientenbefragung und der körperlichen Untersuchung auch eine Laboruntersuchung des Urins. Im Labor wird geprüft, wie hoch die Proteinausscheidung im Urin ist und ob diese über 3,5 Gramm pro Tag liegt. Findet sich ein derart großer Eiweißverlust über den Urin, kann man Hinweise auf den konkreten Nierenabschnitt, in dem die Funktionsstörung vorliegt, anfangs auch nicht-invasiv bekommen. Das passiert mittels einer Urin-Elektrophorese, bei der die Art des Proteins im Urin genauer identifiziert wird. Ebenso wird der Urin in der Regel vom behandelnden Arzt unter dem Mikroskop angeschaut. Ergänzt wird die Urinuntersuchung durch eine Blutuntersuchung, die neben dem nephrotischen Syndrom auch Hinweise auf die zugrundeliegende Nierenerkrankung geben kann.
Zusätzlich wird auch eine Nierenbiopsie durchgeführt, bei der eine Gewebeprobe der Niere entnommen wird. Diese wird anschließend unter dem Mikroskop überprüft.
Therapie eines nephrotischen Syndroms
Die Behandlung des nephrotischen Syndroms hängt grundsätzlich davon ab, was der Grund für das Vorliegen des Syndroms ist. Ist eine Autoimmunerkrankung etwa der Grund, so wird diese normalerweise mit einer immunsuppressiven Therapie behandelt. Diese Schemata beinhalten auch Kortison. Vor der Gabe von Kortison ist daher immer die Ursache des nephrotischen Syndroms festzustellen. Wenn Medikamente der Grund für das nephrotische Syndrom sind, müssen diese abgesetzt werden.
Die spezifische Therapie hängt dann davon ab, was das nephrotische Syndrom im Körper verursacht. Die Symptome lassen sich jedoch reduzieren. Wassereinlagerungen kann man meist gut mit Diuretika behandeln. Bestimmte Blutdrucksenker, die sogenannten ACE-Hemmer oder AT-Blocker, senken den Druck in den Nierenknäueln, den Glomeruli, und reduzieren darüber hinaus den Eiweißverlust. Auch die Erhöhung der Blutfette lässt sich medikamentös senken. Das nephrotische Syndrom geht mit einem erhöhten Risiko für Thrombosen einher, daher sollte bei einem stark erniedrigten Bluteiweißwert (Albumin unter 2,5 g/dl) eine Blutverdünnung erwogen werden.
"Die Behandlung des nephrotischen Syndroms - abhängig von der Grunddiagnose - kann Wochen und Monate dauern. Wenn die Behandlung anschlägt, sieht man das in einem Rückgang des Proteinverlusts im Urin. Das ist leider nicht in ein paar Tagen erledigt, das braucht Zeit und Liebesmühe."
Dr. Wajima Safi
Bei Autoimmunerkrankungen, bei denen sich die körpereigene Abwehr gegen den Organismus richtet, ist die Niere eines der am meisten betroffenen Organe im Körper. Es handelt sich hierbei um ein breites Bild verschiedener Erkrankungen.
Das Problem: Meist schleichend greifen Autoimmunerkrankungen die Niere an, ohne spezifische Symptome zu verursachen, sodass bei Diagnosestellung bereits oft ein immenser Schaden vorliegt. Zu den anfänglichen Symptomen zählen oftmals Müdigkeit oder Abgeschlagenheit, bei manchen Erkrankungen auch Hautveränderungen.
Viele Autoimmunerkrankungen der Niere führen zur Glomerulonephritis, einer Entzündung der Nierenknäuel. In einigen der Erkrankungen wie Lupus erythematodes greifen die Antikörper die Nierenknäuel an und sorgen durch deren Schädigung dafür, dass es zum Proteinverlust im Urin kommt. Aber auch andere Autoimmunerkrankungen im Körper können sich auf die Niere auswirken, da die im Rahmen der Erkrankung vom Körper gebildeten Immunkomplexe – also Antikörper, die verkleben – dort ablagern und eine verstärkte Immunreaktion in Gang setzen. Im Endstadium führen sie alle, wenn sie unerkannt oder unbehandelt bleiben, zum Funktionsverlust der Niere.
Typischerweise führen Glomerulonephritiden zu dem sogenannten nephritischen Syndrom. Dies beschreibt eine Trias aus Bluthochdruck, mikroskopisch nachweisbaren Mengen von Blut im Urin (Mikrohämaturie) und Wassereinlagerungen (Ödeme) an den Beinen.
Diagnose und Therapie von Autoimmunerkrankungen der Niere
Bei der Diagnose von Autoimmunerkrankungen der Niere ist zu Beginn zu prüfen, ob und in welchem Ausmaß die Niere betroffen ist. Die erste und risikoärmste Methode hierfür ist die Urinuntersuchung und Urinelektrophorese, in der Menge und Art des Proteins im Urins identifiziert werden. Weiterhin hat hier die mikroskopische Untersuchung des Urins einen hohen Stellenwert, denn hier findet sich typischerweise das sogenannte nephritische Sediment. Es lassen sich mit bloßem Auge nicht sichtbare Zylinder aus roten Blutkörperchen oder verformte rote Blutkörperchen finden, die fast schon beweisend sind für eine Schädigung der Nierenkörperchen im Rahmen einer Glomerulonephritis.
Darüber hinaus können im Rahmen einer Blutuntersuchung neben den Retentionsparametern im Blut, allen voran das Kreatinin, bei vielen Autoimmunerkrankungen spezielle, für die Erkrankung typische Antikörper geprüft werden. Endgültig bewiesen wird das Vorliegen einer Autoimmunerkrankung der Niere durch die Nierenbiopsie. Unter dem Mikroskop lassen sich sowohl das Ausmaß der Schädigung als auch die Art der Autoimmunerkrankung identifizieren.
Wenn eine Autoimmunerkrankung der Niere festgestellt wird, ist die Immunsuppression die geeignete Behandlungsmethode. Hierbei wird durch verschiedene Medikamente das Immunsystem heruntergefahren. Neben dem Einsatz von Kortison kommen hier auch verschiedene Chemotherapeutika zum Einsatz.
Viele Menschen haben kleinere Zysten in ihren Nieren, die in geringem Ausmaß eher harmlos sind. Bei der polyzystischen Nierenerkrankung (ADPKD) kann sich die Zahl und Größe der Zysten derart vermehren, dass es zu Einschränkungen in der Nierenfunktion und Lebenserwartung kommen kann.
Die polyzystische Nierenerkrankung ist die häufigste genetische Erkrankung beim Menschen. Sie ist wird zumeist autosomal dominant vererbt, was bedeutet, dass ein Elternteil mit einer Mutation auf den ADPKD auslösenden Polycystin 1 oder 2 Genen diese Erkrankung mit 50-prozentiger Wahrscheinlichkeit an ihre Kinder genetisch weitergeben können.
Nierenzysten können neben dem Rückgang der Nierenfunktion auch weitere Komplikationen verursachen und sich entzünden. Dadurch, dass ab einer bestimmten Größe manche Zysten auf die Nierenarterien drücken, verursachen sie einen Bluthochdruck. Im Endstadium führen sie dazu, dass betroffene Patienten dialysepflichtig werden. Außerdem besteht bei Patienten mit polyzystischer Nierenerkrankung auch ein erhöhtes Risiko für Aneurysmen im Gehirn, die im schlimmsten Fall platzen und für tödliche Hirnblutungen sorgen können.
"Bei Patienten mit polyzystischer Nierenerkrankung gehört für mich immer zur Diagnostik dazu, eine Bildgebung der arteriellen Gefäße im Kopf zu machen. Einfach um zu schauen, ob lebensbedrohliche Aussackungen, Aneurysmen, vorhanden sind und ob Maßnahmen dort erforderlich sind."
Dr. Wajima Safi
Symptome einer polyzystischen Nierenerkrankung
Die polyzystische Nierenerkrankung macht sich meist durch ihr Wachstum bemerkbar, das sich zumeist auch in der Form von Schmerzen im unteren Rückenbereich, Flanken und Leiste bemerkbar macht. Falls sich die Zysten entzünden, kommen Entzündungssymptome wie Fieber oder Schüttelfrost hinzu. Weiterhin kommt es durch Kompression der Nierenarterien zu Bluthochdruck. ADPKD Patienten weisen auch eine höhere Neigung zu Harnwegsinfektionen auf, da der Urinabfluss durch die Zysten behindert wird.
Darüber hinaus werden routinemäßig auch das Blut und der Urin untersucht. Eine polyzystische Nierenerkrankung kann jedoch nicht anhand spezieller Werte im Blut oder Urin nachgewiesen werden. Im Urin zeichnet sich die polyzystische Nierenerkrankung nur im Spätstadium ab, wenn die Urinproduktion aufgrund der eingeschränkten Nierenfunktion zurückgeht. Es zeigen sich bei fast der Hälfte der Patienten meist nur unter dem Mikroskop sichtbar kleine Mengen von Blut, die alleine jedoch noch nicht spezifisch für die Erkrankung sind.
Diagnose einer polyzystischen Nierenerkrankung
Das wichtigste Mittel in der Diagnose der polyzystischen Nierenerkrankung neben der Sonografie ist die Familienanamnese. Dort wird abgeklärt, ob in der Familie bereits Fälle von polyzystischen Nierenerkrankungen bekannt sind.
"In der Klinik sehen wir häufig Patienten, die bereits aufgrund der Vorerkrankung eines Elternteils von ihrem Risiko oder ihrer Erkrankung wissen."
Dr. Wajima Safi
Zur Feststellung einer polyzystischen Nierenerkrankung kommt darüber hinaus primär bildgebenden Verfahren wie dem Ultraschall, der Computer- oder Kernspintomographie (MRT) Bedeutung zu. Mit diesen Verfahren kann leicht festgestellt werden, ob Entzündungen oder Blutungen der Zysten vorliegen und in diesem Zusammenhang Lebensgefahr besteht. Gerade die Sonografie deckt viele Fälle eine dem Patienten bisher nicht bekannte polzystische Nierenerkrankung auf.
Therapie einer polyzystischen Nierenerkrankung
Die Therapie der ADPKD ist primär symptomatisch, zu der bei entsprechender Schwere der Symptome wie rezidivierenden Infektionen, massiven Schmerzen oder schweren Einblutungen auch die Entfernung der Niere gehört. In manchen Fällen bietet sich auch eine Punktion der betroffenen Zyste an, um das Wasser aus ihr herauszuleiten. Die Punktion bedeutet in diesem Fall allerdings nur eine temporäre Lösung des Problems, da die Zysten mit der Zeit wieder Wasser sammeln und erneut zu Beschwerden führen. Durch das seit wenigen Jahren zugelassene Medikament Tolvaptan kann bei geeigneten Patienten ein Fortschreiten des Zystenwachstums verlangsamt werden.
Wenn die Nierenfunktion durch die Zysten derart eingeschränkt wird, dass eine ausreichende Entgiftung und Entwässerung des Körpers nicht mehr möglich ist, ist in der Regel eine Dialyse erforderlich. In diesem Fall sollte auch über eine Nierentransplantation nachgedacht werden.
"Diese Patienten sind potentielle Kandidaten für die Transplantationsliste, da die Transplantation eines Fremdorgans ohne den genetischen Defekt die einzig heilende Therapie ist. Man wartet derzeit sieben bis zehn Jahre ab Dialysebeginn auf eine Niere."
Dr. Wajima Safi
Die Leistung der Niere nimmt im Alter ab. Umso wichtiger ist es, Schäden vorzubeugen, damit dieses wichtige Organ möglichst lange gesund und funktionstüchtig bleibt.
Blutdruck messen
Bluthochdruck und die Nieren, das verträgt sich einfach nicht: Einerseits schädigt ein hoher Blutdruck die Nieren. Andererseits kann auch eine geschädigte Niere einen hohen Blutdruck erzeugen. Den Blutdruck regelmäßig zu kontrollieren und gut einzustellen ist daher wichtig. Neben Medikamenten spielen auch Bewegung und Ernährung eine wichtige Rolle.
Aktiv bleiben
Bewegung sorgt für einen guten Blutdruck. Und gute Blutdruckwerte sorgen dafür, dass die Niere gesund bleibt. "Es hat sich gezeigt, dass Training einen sehr guten Einfluss auf die Nierenfunktion hat", sagt Miriam Banas. Dafür reicht es, wenn man zum Beispiel dreimal die Woche eine halbe Stunde spazieren geht.
Blutzucker kontrollieren
Diabetes ist einer der größten Risikofaktoren für Nierenerkrankungen. Ein hoher Blutzucker über Jahre hinweg ist eine große Gefahr für alle kleinen Gefäße des Körpers. Auch die winzigen Nierenkörperchen können durch den hohen Zuckergehalt im Blut geschädigt werden. Sie lassen dann Stoffe (beispielsweise Eiweiß) durch, die sie nicht durchlassen sollten. Kontrollieren Sie regelmäßig Ihren Blutzucker. Wenn ein Diabetes festgestellt wurde, gehen Sie zum Spezialisten, also Diabetologen oder Nephrologen. Dort wird der Urin untersucht und insbesondere auf das Albumin geachtet. Albumin ist ein Teil vom Eiweiß. Wenn es im Urin nachgewiesen wird, ist das das erste Anzeichen für eine Nierenschädigung bei Diabetes.
Ausgewogen ernähren
Gesunde und ausgewogene Ernährung ist für die Nieren sehr wichtig. "Alles in Maßen" ist das beste Motto für eine nierenschonende Kost. Zwei Bestandteile der Ernährung sollte man laut Nephrologin Miriam Banas besonders im Blick behalten:
- Kochsalz ist nicht nur in salzigen Speisen, sondern zum Beispiel auch in Cornflakes, Ketchup oder Schokolade enthalten. "Es gibt ganz viele versteckte Salze, an die man gar nicht denken würde", warnt Miriam Banas. Das Problem: Die Nieren überprüfen ständig das Verhältnis zwischen Salz und Wasser im Blut. Salz regt zwar die Urinproduktion an, wird jedoch im Körper gespeichert, bindet Wasser im Gewebe und den Gefäßen und steigert so den Blutdruck."Wenn ich jetzt schon einen hohen Blutdruck habe und ich nehme blutdrucksenkende Mittel, dann kann ich mit einer kochsalzarmen Diät die Wirkung dieser Mittel verstärken."
- Oxalsäure kann Nierensteine verursachen. 75 Prozent aller Nierensteine sind sogenannte Kalziumoxalatsteine. Diese lagern sich in Form kleiner Kristalle in den kleinen Röhrensystemen der Nieren ab und können dort Schmerzen verursachen. Die Säure steckt zum Beispiel in schwarzem und grünem Tee, Rhabarber, Spinat, Mangold, Rote Bete, Sauerampfer, Amarant und Kakao. "Wenn jemand zu Nierensteinen neigt, dann sollte er oxalarm essen", rät Banas. "In Kombination mit kalziumreichen Lebensmitteln wie Milch oder Joghurt reduziert sich die schädliche Wirkung der Oxalsäure." Nierensteine sollten übrigens immer vom Spezialisten abgeklärt werden, da es auch andere Steine gibt wie zum Beispiel Harnsäuresteine.
Mit dem Rauchen aufhören
Es hat sich gezeigt, dass Nikotin die Kleinstgefäße der Nieren schädigt. Dadurch sinkt die Leistungsfähigkeit des Organs. Außerdem treibt Rauchen den Blutdruck in die Höhe. Raucher und Raucherinnen haben ein deutlich erhöhtes Risiko für chronisches Nierenversagen. Auch Patienten, die ein Spenderorgan eines Rauchers erhalten, bekommen möglicherweise ein vorgeschädigtes Organ.
Ausreichend trinken
1,5 Liter pro Tag - an heißen Tagen oder bei großer Anstrengung mehr: Mit dieser Faustregel machen Sie nichts falsch, sagt Miriam Banas. "Normalerweise ist es so: Zu viel trinken gibt es eigentlich nicht. Denn wenn ich vier Liter trinke, scheidet die Niere 3,5 davon wieder aus. Ein halber Liter wird für den Stoffwechsel gebraucht." Man sollte nicht unter 1-2 Liter Flüssigkeit pro Tag kommen - dazu zählen aber auch wasserreiche Lebensmittel wie Joghurt oder Tee.
Frei verkäufliche Schmerzmittel nicht länger als nötig einnehmen
Sogenannte nichtsteroidale Antiphlogistika, kurz NSAR, haben entzündungshemmende und schmerzlindernde Eigenschaften. Zu den NSAR gehören zum Beispiel die Substanzen Ibuprofen, Diclofenac oder Etoricoxib. Diese können den Nieren schaden, indem sie die Prostaglandine hemmen - eine Hormongruppe, die in der Niere für die Aufrechterhaltung des Blutflusses zuständig sind. "Da muss man echt aufpassen", warnt Miriam Banas deshalb.
"Normalerweise würde man meinen, ein Ibuprofen ist nicht gefährlich. Das bekommt man ja überall. Manche Ärzte verschreiben gern 600 oder 800mg Ibuprofen auf Rezept. Wenn ich jetzt eine ältere Dame habe mit Hüftproblemen, die knapp 50 Kilo wiegt und dreimal täglich so eine Tablette einnehmen soll, kann das die Nieren richtig kaputt machen."
Priv.-Doz. Dr. Miriam Banas
Die Nierenfunktion überprüfen lassen
Ob die Niere normal funktioniert, kann der Hausarzt im Rahmen des Gesundheits-Check-ups 35+ überprüfen. Diese Untersuchung können gesetzlich Versicherte zwischen 18 und 35 Jahren einmal und ab 35 Jahren alle drei Jahre in Anspruch nehmen. Hier untersucht der Arzt unter anderem den Urin und bestimmt mit einem Teststreifen Eiweiß, Glukose, rote und weiße Blutkörperchen sowie Nitrit.
Die Deutsche Gesellschaft für Nephrologie empfiehlt außerdem einen jährlichen Nieren-Check-up, wenn man...
- über 60 Jahre alt ist.
- Diabetes mellitus hat.
- Bluthochdruck hat.
- stark übergewichtig ist.
- ein Familienangehöriger ersten Grades an Nierenversagen erkrankt ist.
In einigen Jahrzehnten könnten künstliche Nieren aus Stammzellen die regulären Organe im Bereich der Transplantationsmedizin ersetzen. Dazu wird derzeit weltweit vielerorts geforscht. Bis es soweit ist, bedarf es jedoch noch einer Vielzahl an Forschungsprojekten.
Die Züchtung von Vorläufernieren ist im Grundsatz bereits möglich. Aus Stammzellen, die entsprechend angepasst werden, kann im Labor bereits ein Nierenkörperchen hergestellt werden. Dieser Prozess dauert 21 Tage und am Ende entsteht ein Nierenknäuel, das genetisch dem eines Fötus im dritten Monat entspricht.
Gerade für die Forschung bringt die Züchtung künstlicher Nieren große Vorteile mit sich. Bislang wurde im Zuge der Forschung von Nierenerkrankungen oftmals auf Mäuse oder Ratten als Testobjekte zurückgegriffen. Anatomisch gesehen unterscheiden sich die Nieren der Nagetiere jedoch in ihrer Beschaffenheit von denen der Menschen. Die künstlich im Labor hergestellten Nieren sind dagegen dem echten Organ ähnlicher und schaffen so eine authentische Versuchsumgebung. Neben gesunden Organen können beispielsweise auch Erkrankungen wie die polyzystische Nierenerkrankung simuliert werden. Auch können bereits Auswirkungen verschiedener Erkrankungen untersucht werden – etwa die Wirkung giftiger Stoffe im Rahmen eines akuten Nierenversagens. So wurde auch der erste Nachweis, dass das Coronavirus über den ACE2-Rezeptor an Nierenzellen andockt und somit in das Organ eindringt bzw. durch einen Block des Rezeptors die Infektion verhindert werden kann, in Nierenorganoiden gezeigt.
"Das ist menschliches Gewebe, das sind menschliche Stammzellen. Und das, was ich produziere, ist auch eine menschliche Vorläuferniere sozusagen."
Dr. Wajima Safi
Anwendung in der Medizin dauert noch Jahre
In Zeiten der Organknappheit ist es die Wunschvorstellung vieler Länder, irgendwann künstliche Nieren transplantieren zu können. Bis es allerdings soweit ist, können noch einige Jahre vergehen.
In ihrer Beschaffenheit weist die Niere in vivo, also in einem Lebewesen wie dem Menschen oder einem Tier, ein eigenes, komplexes Nervensystem und Immunsystem auf. Bislang kann im Labor jedoch nur die Niere in ihrer äußeren Form hergestellt werden, ohne Gefäße und das Immunsystem – und auch noch nicht in der Größe einer erwachsenen Person. Demnach können in den Versuchen bislang noch keine Auswirkungen von Autoimmunerkrankungen auf die Niere erforscht werden. Darüber hinaus vernarben die im Labor gezüchteten Vorläufernieren nach drei Wochen kaputt und müssen neu gezüchtet werden. Derzeit wird jedoch bereits zu einer längeren Lebensdauer der künstlichen Organe geforscht.
"Ich persönlich sehe den Einsatz für die nächsten zehn bis 15 Jahre definitiv primär in der Forschung, also beispielsweise beim Testen neuer Medikamente. Das erspart dann die Tierversuche, bei denen man entsprechende Körperstrukturen auch nicht 100-prozentig identisch simulieren kann. Das geht mit humanen Modellen besser, als mit Tiermodellen – weil man dann wirklich menschliches Gewebe und ein menschliches Organ hat und die Effekte viel besser nachzuvollziehen sind."
Dr. Wajima Safi